Maladies infectieuses liées aux drogues: situation actuelle en Europe (Rapport européen sur les drogues 2025)

Les personnes qui s’injectent des drogues risquent de contracter des infections en partageant leur matériel de consommation de drogues. Sur cette page, vous trouverez l’analyse la plus récente concernant les maladies infectieuses liées à la drogue en Europe, notamment des données clés sur les infections par le VIH et les virus de l’hépatite B et de l’hépatite C.
Cette page fait partie du Rapport européen sur les drogues 2025, l’aperçu annuel de la situation en matière de drogues en Europe publié par l’EUDA.
Dernière mise à jour: 5 juin 2025
Les maladies infectieuses liées à la consommation de drogues demeurent un enjeu
Les usagers de drogues par voie intraveineuse courent un risque élevé d’être infectés par les virus de l’hépatite B et C (VHB et VHC) et le virus de l’immunodéficience humaine (VIH) en partageant leur matériel de consommation de drogues. Ces infections sont susceptibles de provoquer des maladies chroniques qui, à leur tour, peuvent induire des risques graves pour la santé, voire entraîner le décès.
La consommation de stimulants et les lacunes en matière de réduction des risques empêchent l’Union européenne d’atteindre ses objectifs de développement durable en matière de VIH
Les nouveaux cas de VIH signalés sont un indicateur, à la fois du niveau de transmission virale, et du degré correspondant d’interventions de prévention requises. Alors que le nombre total de cas de VIH signalés dans l’Union européenne liés à l’usage de drogues par voie intraveineuse a diminué pour s’établir à 980 en 2023 (1 088 en 2022), le taux de notification de 2,18 cas par million d’habitants est resté aux niveaux antérieurs à la pandémie de COVID-19 (figure 10.1). Si cela peut s’expliquer en partie par le retour aux niveaux de service antérieurs. L’augmentation des mouvements de personnes vivant avec un diagnostic connu du VIH dans les pays européens à la suite de l’invasion à grande échelle de l’Ukraine par la Russie peut également avoir contribué à cette situation. Ces données doivent être interprétées avec prudence, car elles n’indiquent pas nécessairement une augmentation des taux de nouvelles infections. Elles ne remettent pas non plus nécessairement en cause la baisse à long terme des cas de VIH recensés.
Les approches en matière de réduction des risques sont désormais considérées comme fondamentales pour réduire la transmission du VIH parmi les usagers de drogues par voie intraveineuse, notamment la mise à disposition de matériel d’injection stérile, y compris en milieu carcéral et en pharmacie. Néanmoins, plusieurs problématiques mettent à présent en évidence la nécessité de redoubler d’efforts au sein de l’Union européenne pour améliorer les services, afin de faire face à la charge que représentent les maladies infectieuses et de soutenir les progrès réalisés dans la lutte contre la transmission du VIH ces dernières années. Ces enjeux concernent notamment la diminution de la disponibilité de matériel d’injection stérile dans certains pays et une couverture géographique inadéquate. Les données disponibles montrent que dans deux tiers des États membres de l’Union, le nombre annuel moyen de seringues stériles distribuées par usager de drogues par voie intraveineuse reste inférieur à l’objectif de l’OMS et a même diminué dans certains cas (figure 10.2). En outre, la couverture géographique (figure 10.3) de l’offre de seringues stériles reste insuffisante dans plusieurs pays, dont la Bulgarie, la Croatie, Chypre, la Lituanie, la Hongrie, Malte, la Pologne, la Roumanie et la Slovaquie. En Bulgarie, où les difficultés de financement et d’approvisionnement en matière de réduction des risques persistent, les services de traitement de la toxicomanie ont fait état d’une augmentation marquée du taux de positivité au VIH, un indicateur indirect de la prévalence du VIH, chez les usagers de drogues par voie intraveineuse. Ce taux a atteint 16 % dans la capitale, Sofia, en 2023. En outre, l’Europe continue d’observer une disponibilité accrue de divers stimulants, dont la cocaïne, l’amphétamine, les cathinones de synthèse et, dans une moindre mesure, la méthamphétamine. L’injection de stimulants est associée à des modes d’usage de drogues par voie intraveineuse plus fréquents et plus néfastes. Au cours de la dernière décennie, l’Europe a enregistré au moins sept épidémies de VIH documentées imputables à l’usage de stimulants par voie intraveineuse (figure 10.4). Alors que la disponibilité des stimulants continue d’augmenter, le risque d’épidémies supplémentaires vient s’ajouter aux difficultés en matière de prévention du VIH posées par les problèmes de longue date liés aux opioïdes en Europe. Enfin, les antécédents européens en matière d’épidémies de VIH liées à l’usage de stimulants par voie intraveineuse suggèrent que des niveaux relativement élevés de services de réduction des risques sont nécessaires pour prévenir et contenir de tels épisodes. Les pays dont le niveau de service est insuffisant par rapport à l’ampleur estimée de leurs problèmes d’usage de drogues par voie intraveineuse restent plus exposés à d’éventuelles épidémies de VIH.
En plus de cette préparation aux épidémies défaillante, il reste très difficile d’associer traitements et usagers de drogues positifs au VIH dans leur ensemble au sein de l’Union européenne. Les estimations issues d’études de séroprévalence menées entre 2021 et 2023 ont montré une prévalence du VIH chez les usagers de drogues par voie intraveineuse supérieure à 15 % en Estonie, en Grèce, en Lettonie, en Lituanie, en Pologne et en Roumanie. Les objectifs de l’OMS pour le continuum de soins chez les personnes vivant avec le VIH visent à soumettre 95 % des personnes vivant avec le VIH à un test de dépistage du VIH, à placer 95 % de ces personnes sous traitement antirétroviral et à atteindre la suppression virale d’ici 2030 pour 95 % de ces personnes, dans le but de soutenir la réalisation des objectifs de développement durable. En 2023, les États membres de l’Union ont signalé 186 cas de sida liés à l’usage de drogues par voie intraveineuse (0,41 par million d’habitants), ce qui reflète un diagnostic tardif du VIH, un accès insuffisant aux traitements ou une faible observance de ceux-ci chez certains patients, soit un ensemble de facteurs qui contribuent à l’apparition de maladies évitables et aux décès. Les taux de signalement du sida liés à l’usage de drogues par voie intraveineuse étaient supérieurs à 1 par million en Bulgarie, en Grèce, à Chypre, en Lettonie, en Lituanie et en Roumanie, ce qui témoigne d’importantes lacunes dans le continuum de soins relatif au VIH pour cette population clé.
Réduction des infections chroniques au VHC liées aux drogues dans les villes
De même, les usagers de drogues par voie intraveineuse sont lourdement affectés par l’hépatite virale chronique en Europe, et ce mode de consommation reste le facteur de risque le plus courant pour les nouveaux diagnostics d’infections par le VHC. Une récente étude a révélé qu’au moins 36 % de la prévalence globale du VHC chronique dans les États membres de l’Union, en Norvège et en Islande étaient associés à l’usage de drogues par voie intraveineuse. Il a également été démontré que les services de réduction des risques, tels que les programmes d’échange de seringues, ainsi que la mise à disposition d’un traitement par agonistes opioïdes, pouvaient réduire le risque de transmission du VHC. Comme indiqué précédemment, la couverture de ces interventions et l’accès à celles-ci varient considérablement d’un pays européen à l’autre (figure 10.3). Pour faire face aux risques associés à l’infection par le VHC, il est important d’identifier les personnes qui restent chroniquement infectées par le virus, car elles risquent de développer une cirrhose et un cancer, et peuvent transmettre le virus à d’autres personnes en partageant du matériel d’injection qui a été en contact avec leur sang. Les obstacles au dépistage et au traitement du VHC concernent cependant de nombreux pays et peuvent aboutir au non-diagnostic et au non-traitement de nombreuses infections.
L’évolution dans le temps de la prévalence de l’infection virémique ou active au VHC chez les usagers de drogues par voie intraveineuse est utile pour surveiller l’incidence de la prévention et du traitement. L’EUDA suit les progrès effectués à l’aide de son baromètre d’élimination de l’hépatite virale. Parmi les pays qui communiquent des données à l’EUDA, l’Espagne, la Suède et la Norvège ont fait état d’une réduction significative de la prévalence des infections virémiques au VHC au fil du temps, mesurée par l’ARN du VHC dans les études de séroprévalence au niveau des villes chez les usagers de drogues par voie intraveineuse qui bénéficient de services de réduction des risques. À Stockholm, cette prévalence est passée de 64 % en 2015 à 30 % en 2021; à Madrid, elle est passée de 41 % à 20 % entre 2015 et 2022. La réduction la plus importante a été observée à Oslo, où ce chiffre est passé de 46 % en 2015 à 7 % en 2023, respectant ainsi l’objectif de réduction de 80 % fixé par l’OMS. Dans la principale prison du Luxembourg (un lieu où la consommation de drogues est une source courante d’exposition au VHC), la prévalence de l’ARN du VHC lors du dépistage d’admission est passée de 10 % en 2015 à moins de 5 % en 2021. Ces tendances encourageantes sont observées dans des villes où une approche décentralisée et intégrée en matière de prévention, de dépistage et de traitement a été mise en œuvre au bénéfice d’une population clé de consommateurs de drogues. Différents aspects de cette approche, entérinés dans les lignes directrices conjointes EUDA-ECDC (voir ci-dessous), sont présents dans toutes les villes, Madrid offrant par exemple un meilleur accès à la réduction des risques pour les bénéficiaires de services de sensibilisation et proposant des tests gratuits et des orientations personnalisées vers les soins lorsqu’une visite hospitalière est nécessaire. À Stockholm, les offres de dépistage et de traitement sont, dans la mesure du possible, proposées au même endroit. Le Luxembourg entend veiller à ce que les personnes qui reçoivent un diagnostic pendant leur détention suivent un traitement complet et soient en relation avec les services de santé une fois libérés. Dans l’ensemble, l’approche décentralisée et intégrée vise à maintenir une prise en charge élevée de l’offre de prévention et de réduction des risques afin de prévenir les réinfections. Bien que cette approche nécessite des ressources financières suffisantes, elle est considérée comme rentable à bien des égards, car elle peut sauver des vies et réduire la charge pesant sur d’autres ressources à long terme.
Les foyers d’infections sexuellement transmissibles mettent en évidence la nécessité de soins intégrés pour les usagers de drogues
Récemment, un foyer de syphilis, une infection bactérienne sexuellement transmissible, a été détecté parmi des consommateurs de drogues au Luxembourg. Au total, 23 cas ont été détectés entre novembre 2023 et septembre 2024. Parmi ces cas figuraient huit femmes, dont certaines avaient déclaré avoir pratiqué la prostitution pour financer leur consommation de drogue, étaient considérées comme marginalisées et n’avaient pas été en contact avec les services de santé ordinaires. Malgré le niveau global élevé des services de réduction des risques au Luxembourg, l’émergence de ce foyer d’infections et ses liens avec la consommation de drogue mettent en évidence la vulnérabilité des populations marginalisées susceptibles de ne pas être en contact avec les services. Cette situation montre également que si une épidémie de VIH n’avait pas fait l’objet de recherches, le foyer d’infections aurait pu ne pas être détecté. Il est donc possible qu’il existe des foyers similaires non détectés.
Au sein d’autres populations, l’usage de stimulants illicites et d’autres drogues pour faciliter les rencontres sexuelles en groupe, parfois d’une durée prolongée, parmi une petite sous-population d’hommes ayant des relations sexuelles avec des hommes est connue sous le nom de «chemsex Parmi les drogues associées à cette pratique figurent des stimulants de synthèse, des dépresseurs et des dissociatifs. La prise de drogues à haut risque et l’adoption de comportements sexuels à haut risque peuvent se chevaucher, ce qui en fait un domaine important en matière de sensibilisation et de réduction des risques. La consommation à haut risque de certaines de ces drogues, y compris par voie intraveineuse, expose les personnes au risque d’infection par des maladies infectieuses. Il s’agit notamment de virus transmissibles par le sang tels que le VIH et le VHC, mais aussi d’autres maladies telles que la mpox, la shigellose et l’hépatite A, dont des foyers ont été détectés chez des hommes ayant des relations sexuelles avec d’autres hommes dans plusieurs États membres de l’Union en 2023. Cette consommation expose également les utilisateurs à un risque plus élevé de toxicité aiguë liée aux drogues et à d’autres problèmes de santé. Il est fréquent que les personnes faisant usage de drogues de cette manière ne se présentent pas en tant que patients dans les centres de traitement de la toxicomanie, mais prennent contact avec d’autres services, notamment des services de santé sexuelle.
Lorsque cela est cliniquement approprié, la mise en place d’une prophylaxie de prévention du VIH avant exposition, abordable et accessible à toutes les personnes qui en ont besoin, y compris aux usagers de drogues, est soutenue par les lignes directrices de l’EUDA et de l’ECDC en tant qu’élément alliant divers services de prévention. Les données probantes sur le recours optimisé à la prophylaxie avant exposition pour les usagers de drogues par voie intraveineuse sont cependant toujours en train d’être compilées. À la suite d’événements d’exposition potentiels, les lignes directrices soutiennent également l’accès à la prophylaxie post-exposition pour le VIH. Les services à seuil d’exigences inférieur visant à fournir une prophylaxie avant et après exposition peuvent souvent rencontrer des difficultés à financer les traitements, ce qui peut compliquer les efforts de prévention lorsque ces traitements sont indiqués sur le plan clinique.
Fournir des réponses efficaces en matière de réduction des risques aux personnes exposées à ces facteurs de risque liés aux drogues reste un véritable défi et il est nécessaire de mettre en place des interventions sur mesure. En Europe, les services de traitement des problèmes de toxicomanie et de santé sexuelle sont généralement financés séparément, appliquent des critères d’éligibilité différents et sont rarement situés aux mêmes endroits. Il est donc difficile de dispenser des soins intégrés aux personnes exposées au double risque de rapports sexuels non protégés et d’usage problématique de drogue dans le contexte de l’usage de drogue sexualisé.
Des investissements plus importants sont nécessaires pour que les services de prise en charge européens puissent atteindre les objectifs de l’OMS
Les décideurs politiques européens se sont engagés en faveur des stratégies du secteur mondial de la santé de l’OMS pour éradiquer le sida et les épidémies d’hépatite virale et d’infections sexuellement transmissibles d’ici 2030. Toutefois, étant donné que l’offre de services de ce type demeure insuffisante dans de nombreux pays, la réalisation de ces objectifs nécessite d’accroître davantage les investissements dans les services de réduction des risques, le dépistage et l’établissement d’un lien avec le traitement. Des efforts accrus sont donc requis pour prévenir les futures épidémies, réduire la transmission, et faire baisser le fardeau sanitaire lié au VIH, au VHC, au VHB ainsi qu’à d’autres infections chez les usagers de drogues par voie intraveineuse.
Les orientations communes sur la prévention et le contrôle des maladies infectieuses chez les usagers de drogues par voie intraveineuse de l’EUDA et de l’ECDC soutiennent la mise en œuvre de services de prévention, de dépistage et de traitement sur mesure en milieu communautaire. Ces services passent notamment par le dépistage en dehors des établissements de soins officiels, par exemple dans des services de proximité, et montrent comment l’adoption d’une approche plus intégrée du dépistage et du lien avec les soins peut constituer un moyen efficace de réduction des inégalités persistantes en matière de santé. Les approches inclusives de réduction des risques, en particulier la mise à disposition d’équipements stériles d’injection, notamment dans les prisons et par l’intermédiaire des pharmacies, sont désormais considérées comme essentielles pour réduire la transmission de maladies infectieuses chez les usagers de drogues par voie intraveineuse. Toutefois, la prise en charge et l’accès à la mise à disposition gratuite d’aiguilles et de seringues demeurent insuffisants dans de nombreux pays. Seuls sept des 25 pays pour lesquels des données sont disponibles ont atteint les objectifs de l’OMS en matière de prestation de services en 2023 (figure 10.2). Il demeure nécessaire que les décideurs politiques fassent de la mise à disposition de financements sûrs pour les services de réduction des risques œuvrant auprès des usagers de drogues par voie intraveineuse une priorité essentielle en matière de santé publique.
Figure 10.3. Disponibilité de programmes d’échange de seringues en Europe au niveau régional, 2023 ou dernière année disponible
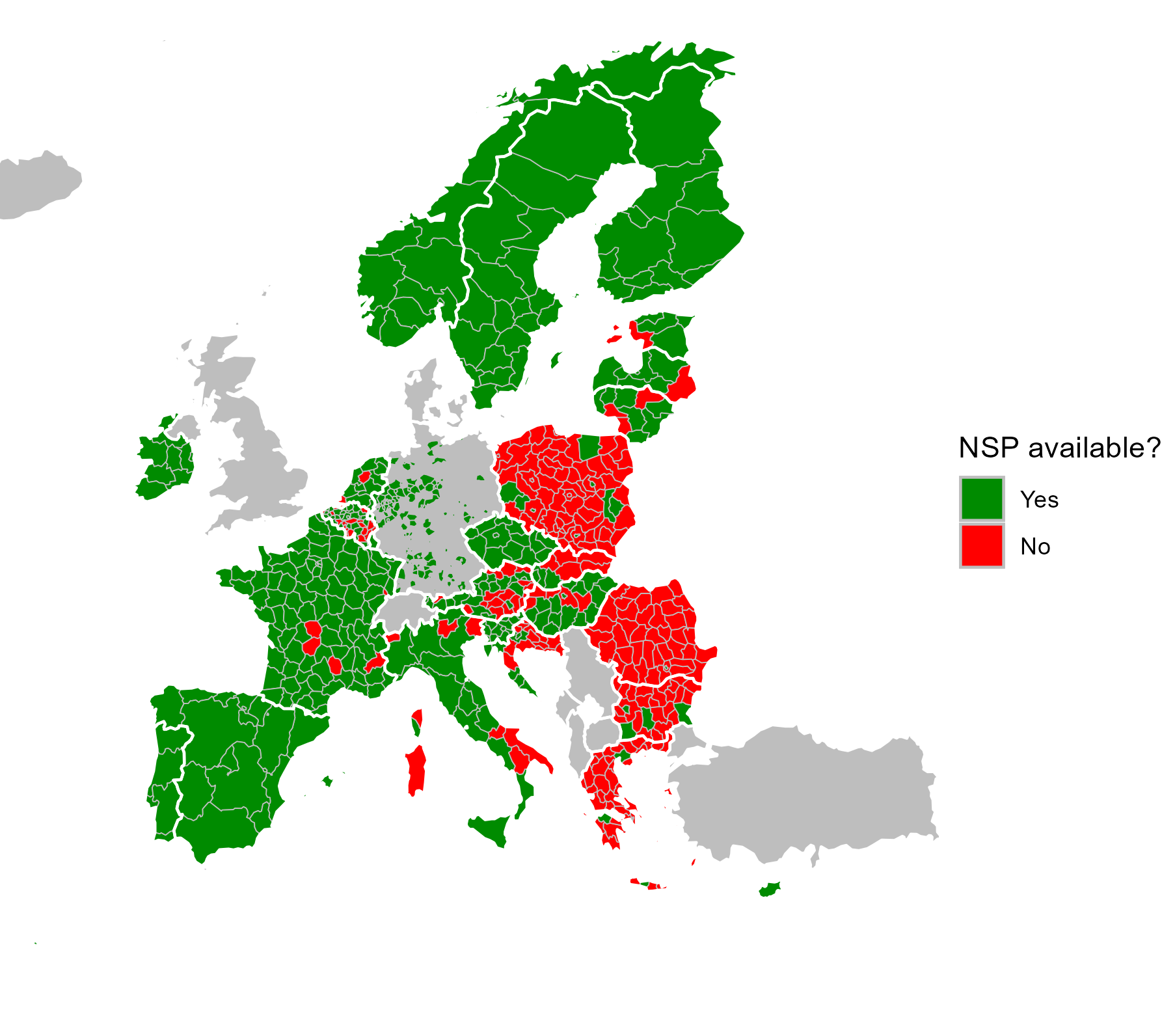
Les données se situent au niveau NUTS 2 ou NUTS 3. Pour obtenir des informations sur la NUTS (nomenclature des unités territoriales statistiques), veuillez consulter le site web d’Eurostat. L’absence de données aux niveaux 2 ou 3 de la NUTS ne signifie pas que l’intervention ne soit pas disponible dans un pays donné.
Principales données et tendances
VIH/sida
- En 2023, le nombre de nouveaux cas de VIH liés à l’usage de drogues par voie intraveineuse dans l’Union européenne a baissé pour atteindre 980 (2,18 par million d’habitants), contre 1 088 l’année précédente (figure 10.5).
- L’Irlande, la Grèce, Chypre, la Lettonie, la Lituanie et le Luxembourg ont fait état d’un taux de notification de cas de VIH imputables à l’usage de drogues par voie intraveineuse supérieur à 5 par million d’habitants.
- Les nouveaux cas de VIH liés à l’usage de drogues par voie intraveineuse ont représenté 5,6 % de l’ensemble des nouvelles notifications avec une voie de transmission connue en 2023. La même année, les cas de VIH liés à l’usage de drogues par voie intraveineuse ont représenté plus de 10 % des nouvelles notifications en Lettonie (24 %), en Lituanie (19 %), en Grèce (19 %), en Autriche (14 %), en Finlande (12 %), en Allemagne (11 %) et en Norvège (11 %).
- En 2023, 186 nouveaux diagnostics de sida liés à l’usage de drogues par voie intraveineuse ont été notifiés dans l’Union européenne, les taux de notification les plus élevés ayant été enregistrés en Bulgarie, en Grèce, à Chypre, en Lettonie, en Lituanie et en Roumanie.
VHC et VHB
- Six pays européens disposent d’estimations subnationales récentes de la prévalence de l’infection active par le VHC chez les usagers de drogues par voie intraveineuse ayant accès à des services de réduction des risques. La prévalence de l’infection active par le VHC résultant d’études de séroprévalence variait d’un peu moins de 7 % à Oslo (2023) à 56 % à Tallinn (2022). Des niveaux intermédiaires ont été observés à Madrid (20 % en 2022), à Budapest (24 % en 2021), en Bavière (27 % en 2022) et à Stockholm (30 % en 2021).
- En 2023, les usagers de drogues par voie intraveineuse ont continué d’être confrontés à des restrictions cliniques ou financières entravant l’accès à un traitement antiviral à action directe contre le VHC dans quatre États membres de l’Union.
- Les estimations relatives à l’infection par le VHB (mesurée par la présence de l’antigène de surface de l’hépatite B), tirées des dernières études de séroprévalence chez les usagers de drogues par voie intraveineuse, étaient les plus élevées en Hongrie (5,8 % en 2021), en Lettonie (5,6 % en 2022) et en Roumanie (5,6 % en 2023).
- En 2023, 20 États membres de l’Union disposaient d’une stratégie en matière d’hépatite virale englobant les usagers de drogues par voie intraveineuse. L’intégration du dépistage et du traitement du VHC, du VHB et du VIH dans les services de réduction des risques, de traitement de la toxicomanie et de santé en milieu carcéral est essentielle pour atteindre les objectifs en matière de continuum de soins pour les usagers de drogues par voie intraveineuse.
De plus amples informations sont disponibles dans le document de l’EUDA intitulé maladies infectieuses liées aux drogues: réponses sanitaires et sociales.
Données sources
L’ensemble complet des données sources du Rapport européen sur les drogues 2025, comprenant les métadonnées et les notes méthodologiques, est disponible dans notre catalogue de données.
Un sous-ensemble de ces données, utilisé pour générer les infographies, les graphiques et des éléments similaires de cette page, est disponible ci-dessous.








