Kábítószerrel összefüggő fertőző betegségek – a jelenlegi helyzet Európában (2025. évi európai kábítószer-jelentés)

Az injektáló kábítószer-használók a kábítószer-használati kellékek egymás közötti megosztása miatt fertőzések kockázatának vannak kitéve. Ezen az oldalon megtalálható a kábítószerekkel összefüggő fertőző betegségek európai előfordulásának legfrissebb elemzése, beleértve a HIV-fertőzésre, valamint a hepatitisz B és C vírusfertőzésekre vonatkozó kulcsfontosságú adatokat.
Ez az oldal az EUDA európai kábítószerhelyzetre vonatkozó éves áttekintésének, a 2025. évi európai kábítószer-jelentésnek a része.
Utolsó frissítés: 2025. június 5.
A kábítószer-használattal összefüggő fertőző betegségek továbbra is kihívást jelentenek
Az injektáló kábítószer-használókat a kábítószer-használati kellékek egymás közötti megosztása miatt olyan fertőzések magas kockázata fenyegeti, mint a hepatitisz B és C (HBV és HCV) vírusfertőzés, valamint a humán immundeficiencia-vírussal (HIV) való megfertőződés. Ezek a fertőzések krónikus betegségeket okozhatnak, amelyek súlyos egészségügyi ártalmakat idézhetnek elő, sőt elhalálozáshoz is vezethetnek.
Az ártalomcsökkentés hiányosságai és a stimulánsok használata hátráltatja az EU-t a HIV-re vonatkozó fenntartható fejlődési céljainak elérésében
Az újonnan bejelentett HIV-fertőzések a vírus terjedésének szintjét és a szükséges megelőző beavatkozások kapcsolódó szintjét egyaránt jelzik. Míg az Európai Unióban az injektáló kábítószer-használathoz kapcsolódó HIV-bejelentések teljes száma 2023-ban 980-ra csökkent (2022-ben 1088 volt), az egymillió lakosra jutó 2,18-as bejelentési arány a Covid19-világjárvány előtti szinten maradt (10.1. ábra). Ez részben a korábbi szolgáltatási szintekhez való visszatérésnek tudható be, de az Ukrajna elleni teljes körű orosz inváziót követően az európai országokban ismert HIV-diagnózissal élők fokozottabb mozgása is hozzájárulhatott. Ezeket az adatokat óvatosan kell értelmezni, mivel nem feltétlenül az új fertőzések arányának növekedését jelzik. A HIV-bejelentések hosszú távú csökkenését sem feltétlenül kérdőjelezik meg.
Az ártalomcsökkentési megközelítések alapvető fontosságúak az injektáló kábítószer-használók körében előforduló HIV-fertőzés visszaszorításához, különös tekintettel a steril fecskendők és tűk rendelkezésre bocsátására, többek között a börtönökben és a gyógyszertárakon keresztül. Az aktuális problémák mindazonáltal nyomatékosítják, hogy az Európai Unióban megújult erőfeszítésekre van szükség a szolgáltatások javításához, hogy kezelni tudják a fertőzések terhét és meg tudják őrizni a HIV-fertőzés elleni küzdelem terén a korábbi években elért eredményeket. Ilyen probléma többek között a steril injektáló eszközök rendelkezésre állásának csökkenése egyes országokban, valamint a nem megfelelő földrajzi lefedettség. A rendelkezésre álló adatok azt mutatják, hogy az egy injektáló kábítószer-használónak kiosztott steril fecskendők éves átlagos száma az uniós tagállamok kétharmadában a WHO-célkitűzés alatt marad, egyes esetekben pedig csökkent (10.2. ábra). Emellett a steril fecskendők rendelkezésre bocsátásának földrajzi lefedettsége (10.3. ábra) továbbra sem megfelelő számos országban, többek között Bulgáriában, Horvátországban, Cipruson, Litvániában, Magyarországon, Máltán, Lengyelországban, Romániában és Szlovákiában. Bulgáriában, ahol tartósan fennállnak az ártalomcsökkentés finanszírozásával és a beszerzéssel kapcsolatos nehézségek, a kábítószer-függőség kezelésével foglalkozó szolgálatok arról számoltak be, hogy az injektáló kábítószer-használók körében jelentősen nőtt a HIV-pozitivitás aránya, azaz a HIV prevalenciájának helyettesítő mutatója, és a fővárosban, Szófiában 2023-ban elérte a 16%-ot. Ezen túlmenően Európában továbbra is megfigyelhető a különböző stimuláns kábítószerek, többek között a kokain, az amfetamin, a szintetikus katinonok és kisebb mértékben a metamfetamin fokozott hozzáférhetősége. A stimuláns kábítószerek injektálása az injektáló kábítószer-használat gyakoribb és károsabb mintázataival jár együtt. Az elmúlt évtizedben Európában legalább hét olyan dokumentált HIV-járványkitörés volt, amely a stimulánsok injektáló használatának volt tulajdonítható (10.4. ábra). Mivel a stimulánsok hozzáférhetősége folyamatosan növekszik, a további járványkitörések kockázata tovább növeli az Európában régóta fennálló opioidproblémák miatt a HIV-prevenció terén felmerülő kihívásokat. Végezetül a stimulánsok injektálásával összefüggő HIV-járványkitörésekkel kapcsolatos európai tapasztalatok azt mutatják, hogy az ilyen események megelőzéséhez és megfékezéséhez viszonylag magas szintű ártalomcsökkentési szolgáltatásnyújtásra van szükség. Ennek az a következménye, hogy az injektáló kábítószer-használattal kapcsolatos becsült problémákhoz képest nem megfelelő szolgáltatási szinttel rendelkező országok továbbra is jobban ki vannak téve a potenciális HIV-járványkitöréseknek.
A járványkitörésekre való felkészültség mellett az Európai Unióban továbbra is nehézséget jelent az összes HIV-pozitív kábítószer-használó hozzárendelése a kezeléshez. A 2021 és 2023 között végzett szeroprevalencia-vizsgálatok becslései 15% feletti HIV-prevalenciát jeleztek az injektáló kábítószer-használók körében Észtországban, Görögországban, Lettországban, Litvániában, Lengyelországban és Romániában. A HIV-vel élő személyek körében az ellátás folyamatosságára vonatkozó WHO-célok arra irányulnak, hogy 2030-ra a HIV-vel élő személyek 95%-át teszteljék, e személyek 95%-a, valamint a vírusszupressziót elért személyek 95%-a antiretrovirális kezelésben részesüljön a fenntartható fejlődési célok elérése érdekében. 2023-ban az uniós tagállamok 186, injektáló kábítószer-használathoz kapcsolódó AIDS-bejelentésről számoltak be (egymillió lakosonként 0,41), ami késői HIV-diagnózisra, a kezeléshez való elégtelen hozzáférésre, illetve egyes betegeknél a kezelési utasítások alacsony szintű betartására utal, mivel mindezek hozzájárulnak a megelőzhető betegségekhez és halálesetekhez. Az injektáló kábítószer-használathoz kapcsolódó AIDS-bejelentések aránya Bulgáriában, Görögországban, Cipruson, Lettországban, Litvániában és Romániában meghaladta az egymillió főre vetített 1-et, ami jelentős hiányosságokat jelez e fontos népességcsoport HIV-ellátási kontinuumában.
A kábítószerekkel összefüggő krónikus HCV-fertőzés városi szintű csökkenése
Európában az injektáló kábítószer-használók körében magas a krónikus vírusos hepatitisz kockázata, és az injektáló kábítószer-használat továbbra is az új HCV-diagnózisok leggyakoribb kockázati tényezője. Egy közelmúltbeli tanulmány megállapította, hogy az uniós tagállamokban, Norvégiában és Izlandon a krónikus HCV teljes prevalenciájának legalább 36%-a összefügg az injektáló kábítószer-használattal. Bizonyíték van arra is, hogy az ártalomcsökkentési szolgáltatások, például a tű- és fecskendőcsere-programok, valamint az opioid-agonista kezelés biztosítása csökkentheti a HCV terjedésének kockázatát. Ahogyan korábban megállapítást nyert, e beavatkozások lefedettsége és az azokhoz való hozzáférés jelentősen eltér az egyes európai országok között (10.3. ábra). A HCV-fertőzéssel összefüggő ártalmak kezelése során fontos beazonosítani a vírussal krónikusan fertőzötteket, mivel náluk fennáll a cirrózis és a rák kockázata, és ha a vérrel érintkező injektáló kellékeket másokkal közösen használják, a vírust is átadhatják. A HCV-tesztelés és -kezelés elterjedésének azonban számos országban akadályai vannak, és ez azt eredményezheti, hogy sok HCV-fertőzést nem diagnosztizálnak és nem kezelnek.
Az injektáló kábítószer-használók körében a viraemiás vagy aktív HCV-fertőzés prevalenciájának időbeli tendenciái hasznosak a megelőzés és a kezelés hatásának nyomon követéséhez. Az EUDA a a vírusos hepatitsz felszámolását felmérő barométere segítségével követi nyomon az előrehaladást. Az EUDA-nak jelentést tevő országok közül Spanyolország, Svédország és Norvégia rendelkezik bizonyítékkal arra vonatkozóan, hogy idővel jelentősen csökkent a viraemiás HCV prevalenciája, amit az injektáló kábítószer-használók és ártalomcsökkentési szolgáltatásokat igénybe vevő személyek körében végzett városi szintű szeroprevalencia-vizsgálatok során a HCV-RNS teszttel mértek. Stockholmban a 2015. évi 64%-ról 2021-ben 30%-ra, Madridban pedig 2015 és 2022 között 41%-ról 20%-ra csökkent. A legnagyobb mértékű csökkenést Oslóban figyelték meg, ahol a 2015. évi 46%-ról 2023-ban 7%-ra csökkent, ezzel teljesült a WHO által kitűzött 80%-os csökkentési cél. Luxemburg legnagyobb börtönében, ahol a kábítószer-használat a HCV-expozíció gyakori forrása, a HCV-RNS prevalenciája a felvételkor végzett szűrővizsgálat alkalmával a 2015. évi 10%-ról 2021-re 5% alá csökkent. Ezekről a biztató tendenciákról olyan városokból számoltak be, ahol decentralizált és integrált megelőzési, tesztelési és kezelési megközelítést vezettek be a legjelentősebb kábítószer-használói népességcsoport számára. E megközelítésnek az EUDA és az ECDC közös iránymutatásában (lásd alább) jóváhagyott különböző vonatkozásai érvényesülnek a városokban; Madrid például fokozott hozzáférést biztosít az ártalomcsökkentéshez a megkereső szolgáltatást igénybe vevő kliensek számára, emellett ingyenes tesztelést és személyre szabott beutalást kínál, ha kórházi ellátásra van szükség. Stockholmban a tesztelési és kezelési ajánlásokat lehetőség szerint ugyanazon a helyszínen teszik meg. Luxemburgban annak biztosítása a cél, hogy a diagnózist kapó fogvatartottak teljes körű kezelésben részesüljenek, és a börtönből való szabadulásuk utáni egészségügyi szolgáltatásokhoz rendeljék őket. A decentralizált és integrált megközelítés általános célja a megelőzés és az ártalomcsökkentés magas szintű lefedettségének fenntartása, hogy meg lehessen előzni az újrafertőződést. Bár ez a megközelítés kellő mennyiségű pénzügyi forrást igényel, sok tekintetben költséghatékonynak tekinthető, mivel életeket menthet, és hosszú távon csökkentheti az egyéb erőforrásokra nehezedő terheket.
A szexuális úton terjedő fertőzések klaszterei rávilágítanak arra, hogy a kábítószer-használók esetében integrált ellátásra van szükség
A közelmúltban Luxemburgban a szifilisz (egy nemi úton terjedő bakteriális fertőzés) klaszterét tárták fel kábítószert használó személyek körében. 2023 novembere és 2024 szeptembere között összesen 23 esetre derült fény. Az esetek között nyolc nő volt, akik közül néhányan arról számoltak be, hogy kábítószer-használatuk finanszírozása érdekében szexmunkát végeztek, marginalizáltnak minősültek, és nem kerültek kapcsolatba az általános egészségügyi szolgálatokkal. Annak ellenére, hogy Luxemburgban összességében magas szintűek az ártalomcsökkentési szolgáltatások, e fertőzési klaszter megjelenése és a kábítószer-használattal való összefüggései rávilágítanak azon marginalizált népességcsoportok kiszolgáltatottságára, amelyek esetleg nincsenek kapcsolatban a szakszolgálatokkal. Ez arra is rámutat, hogy amennyiben nem került volna sor HIV-járványkitörés vizsgálatára, a klaszter észrevétlen maradhatott volna. Ez viszont felveti annak lehetőségét, hogy vannak hasonló, felderítetlen fertőzési klaszterek.
Más népességcsoportokban, a más férfiakkal szexuális kapcsolatot létesítő férfiak kis alcsoportjában „chemszex”-nek nevezik a tiltott stimulánsok és más kábítószerek használatát a csoportos, néha hosszabb ideig tartó szexuális együttlétek megkönnyítése érdekében. Az e gyakorlathoz kapcsolódó kábítószerek közé tartoznak a szintetikus stimulánsok, a nyugtatók és a disszociatív anyagok, és a magas kockázatú kábítószer-fogyasztás és magas kockázatú szexuális magatartás között átfedés is lehet, emiatt ez a tájékoztatás és az ártalomcsökkentés szempontjából fontos terület. E kábítószerek némelyikének magas kockázatú használata, beleértve az injektálást is, fertőző betegségek kockázatának teszi ki az érintett személyeket. Idetartoznak a vérrel terjedő vírusok, például a HIV és a HCV, de más betegségek, például a majomhimlő, a shigella-fertőzés és a hepatitisz A is, amelyek klasztereit 2023-ban több uniós tagállamban is kimutatták a más férfiakkal szexuális kapcsolatot létesítő férfiak körében. Ez az akut kábítószer-toxicitás és más egészségügyi problémák nagyobb kockázatának is kiteszi a szerhasználókat. Az ilyen módon kábítószert használók gyakran nem drogterápiás klinikákon jelentkeznek, hanem más szolgálatokkal, többek között szexuális egészségügyi szolgálatokkal veszik fel a kapcsolatot.
Amennyiben klinikailag indokolt, az EUDA és az ECDC iránymutatásai a megelőző szolgáltatások kombinációjának egyik elemeként támogatják a HIV-prevenciót célzó, megfizethető és hozzáférhető preexpozíciós profilaxis biztosítását az erre rászorulók, többek között kábítószer-használók számára. Mindazonáltal az injektáló kábítószer-használók esetében a preexpozíciós profilaxis optimális alkalmazására vonatkozó bizonyítékok még kialakulóban vannak. A lehetséges expozíciós eseményeket követően az iránymutatások a posztexpozíciós HIV-profilaxishoz való hozzáférést is támogatják. A preexpozíciós és posztexpozíciós profilaxis biztosítását célzó, alacsonyabb küszöbű szolgáltatások esetében a kezelések finanszírozása gyakran nehézségekbe ütközhet, ami kihívást jelenthet a prevenciós törekvések szempontjából, amennyiben ezek a kezelések klinikailag indokoltak.
Az ezeknek a kábítószerrel összefüggő kockázati tényezőknek kitett személyek részére biztosított hatékony ártalomcsökkentés továbbra is kihívást jelent, ezért személyre szabott beavatkozásokat kell kidolgozni. Európában a kábítószer- és szexuális egészségügyi problémákat kezelő szolgálatokat általában külön finanszírozzák, eltérő jogosultsági kritériumaik vannak, és ritkán találhatók ugyanazon a helyszínen. Emiatt nehéz integrált ellátást biztosítani azoknak a személyeknek, akik szexuális célú kábítószer-használattal összefüggésben ki vannak téve a védelem nélküli szexuális kapcsolat és a magas kockázatú kábítószer-használat kettős veszélyének.
Több befektetésre van szükség ahhoz, hogy az európai addiktológiai szolgálatok teljesítsék a WHO célkitűzéseit
Az uniós politikai döntéshozók elkötelezték magukat a WHO egészségügyi ágazatra vonatkozó globális stratégiái mellett, amelyek célja az AIDS, a vírusos hepatitisz és a szexuális úton terjedő fertőzések okozta járványok 2030-ig történő felszámolása. E célkitűzések eléréséhez azonban továbbra is több befektetésre van szükség az ártalomcsökkentési szolgáltatások, a tesztelés és a kezeléshez való hozzáférés terén, mivel az ellátás sok országban továbbra is elégtelen. Ezért komolyabb erőfeszítések kellenek a jövőbeli járványkitörések megelőzése és a terjedés visszaszorítása érdekében, ezáltal mérsékelve a HIV-vel, a HCV-vel, a HBV-vel és más fertőzésekkel összefüggő betegségek terhét az injektáló kábítószer-használók körében.
Az EUDA és az ECDC által a kábítószereket injektálók körében a fertőző betegségek megelőzéséről és ellenőrzéséről kiadott közös iránymutatás támogatja a személyre szabott, közösségi alapú prevenciós, tesztelési és kezelési szolgáltatások bevezetését. Ez kiterjed többek között a formális egészségügyi létesítményeken kívüli, például tájékoztatási szolgáltatások keretében történő tesztelésre, és rávilágít arra, hogy a tesztelés és az ellátáshoz való hozzáférés integráltabb megközelítése a tartós egészségügyi egyenlőtlenség csökkentésének hatékony módja. Az inkluzív ártalomcsökkentési megközelítések, különösen a steril injektáló eszközök – többek között börtönökben történő, illetve gyógyszertárakon keresztüli – biztosítása jelenleg alapvetőnek tekinthető a fertőző betegségek terjedésének visszaszorításához az injektáló kábítószer-használók körében. Az ingyenes tű- és fecskendőellátás lefedettsége és az ahhoz való hozzáférés azonban sok országban továbbra sem elégséges: az adatokkal rendelkező 25 ország közül 2023-ban csak 7 érte el a WHO szolgáltatásnyújtási célszámait (10.2. ábra). A szakpolitikai döntéshozóknak továbbra is kulcsfontosságú közegészségügyi prioritásként kell kezelniük az injektáló kábítószer-használókkal foglalkozó ártalomcsökkentési szolgáltatások biztonságos finanszírozását.
10.3. ábra Tűcsere programok rendelkezésre állása Európában regionális szinten, 2023-ban vagy a legutóbbi rendelkezésre álló évben
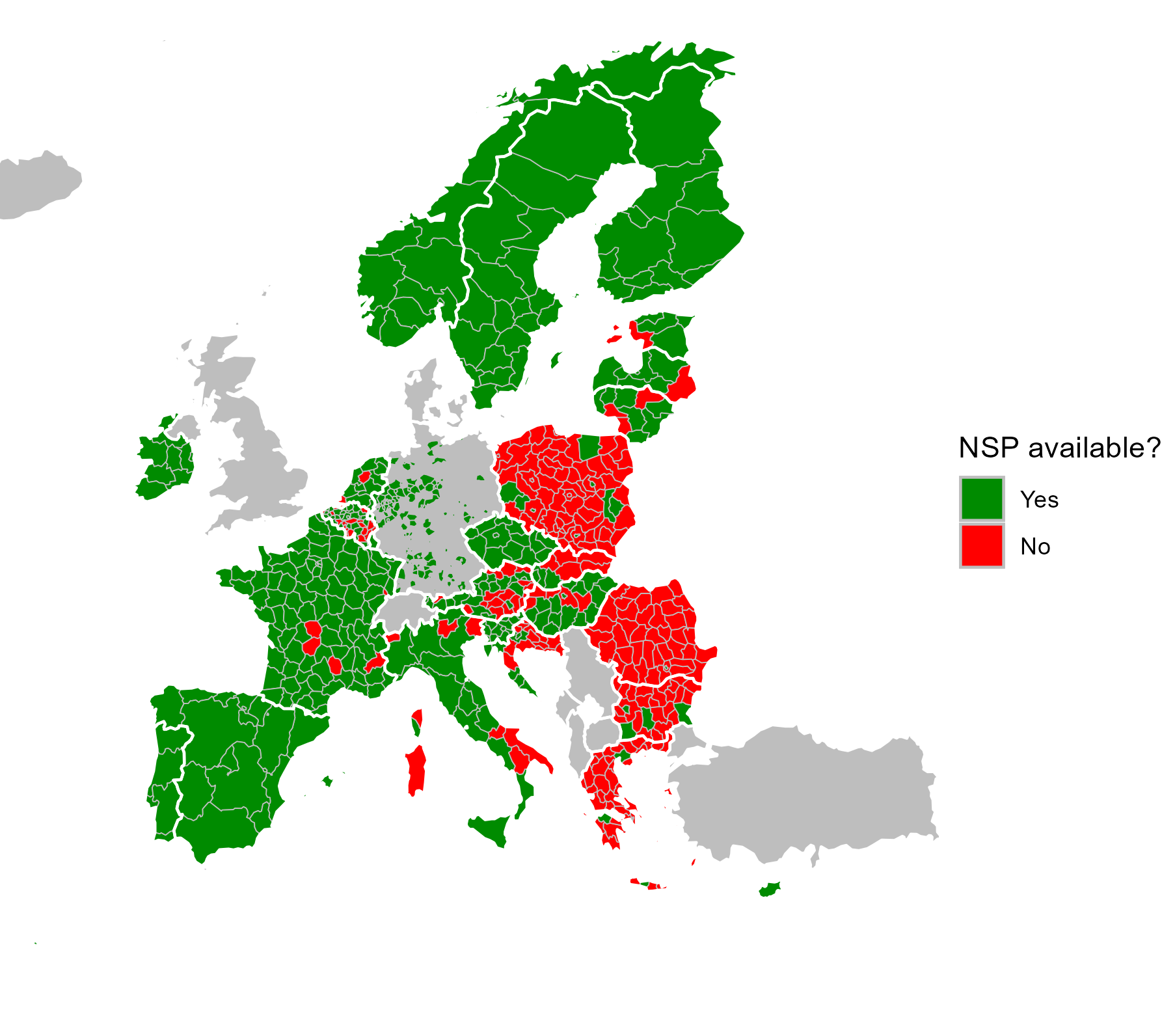
Az adatok NUTS 2. vagy 3. szintűek. A NUTS-ra (statisztikai célú területi egységek nómenklatúrája) vonatkozó információkért keresse fel az Eurostat honlapját. A NUTS 2. vagy 3. szintű adatok hiánya nem jelenti azt, hogy a beavatkozás egy adott országon belül nem érhető el.
Főbb adatok és tendenciák
HIV/AIDS
- 2023-ban az Európai Unióban az injektáló kábítószer-használathoz kapcsolódó új HIV-bejelentések száma az előző évi 1088-ról 980-ra (millió főre vetítve 2,18-ra) csökkent (10.5. ábra).
- Írország, Görögország, Ciprus, Lettország, Litvánia és Luxemburg arról számolt be, hogy az injektáló kábítószer-használatnak tulajdonítható HIV-bejelentési arány egymillió lakosra vetítve több mint 5.
- Az injektáló kábítószer-használattal összefüggő új HIV-esetek 2023-ban az ismert továbbadási módot tartalmazó összes új bejelentés 5,6%-át tették ki. Ugyanebben az évben az injektáló kábítószer-használattal összefüggő HIV-esetek az új bejelentések több mint 10%-át tették ki Lettországban (24%), Litvániában (19%), Görögországban (19%), Ausztriában (14%), Finnországban (12%), Németországban (11%) és Norvégiában (11%).
- 2023-ban 186 új, injektáló kábítószer-használattal összefüggő AIDS-diagnózist jelentettek be az Európai Unióban; a bejelentési arány Bulgáriában, Görögországban, Cipruson, Lettországban, Litvániában és Romániában volt a legmagasabb.
HCV és HBV
- Hat európai ország rendelkezik az országosnál alacsonyabb szintű, friss prevalencia-becslésekkel az ártalomcsökkentési szolgáltatásokhoz hozzáférő injektáló kábítószer-használó személyek körében előfordult aktív HCV-fertőzésekről. A szeroprevalencia-vizsgálatok alapján az aktív HCV-fertőzés prevalenciája az oslói (2023) valamivel kevesebb mint 7%-tól a tallinni (2022) 56%-ig terjedt. Közepes szint volt megfigyelhető Madridban (2022: 20%), Budapesten (2021: 24%), Bajorországban (2022: 27%) és Stockholmban (2021: 30%).
- Az injektáló kábítószer-használók 2023-ban 4 uniós tagállamban továbbra is klinikai vagy pénzügyi korlátozásokkal szembesültek a közvetlenül ható antivirális HCV-kezeléshez való hozzáférés terén.
- A legfrissebb szeroprevalencia vizsgálatok alapján az injektáló kábítószer-használók körében előforduló (a hepatitisz B felületi antigén jelenlétével mért) HBV-fertőzésre vonatkozó becslések Magyarországon (2021-ben 5,8%), Lettországban (2022-ben 5,6%) és Romániában (2023-ban 5,6%) voltak a legmagasabbak.
- 2023-ban 20 uniós tagállam rendelkezett olyan vírusos hepatitisz elleni szakpolitikával, amely az injektáló kábítószer-használókra is kiterjed. A HCV, HBV és HIV integrált szűrésének és kezelésének az ártalomcsökkentési, kezelési és börtön-egészségügyi szolgáltatásokba való integrálása kulcsfontosságú az injektáló kábítószer-használók ellátási kontinuumára vonatkozó célkitűzések eléréséhez.
További részletes információk az EUDA Kábítószerrel összefüggő fertőző betegségek: egészségügyi és szociális válaszlépések című tájékoztatójában találhatók.
Forrásadatok
A 2025. évi európai kábítószer-jelentés teljes forrásadatkészlete, beleértve a metaadatokat és a módszertani megjegyzéseket is, adatkatalógusunkban érhető el.
Ezek közül az ezen az oldalon szereplő infografikák, diagramok és hasonló elemek létrehozásához használt adatok alább találhatók.








