Narkotikarelaterade infektionssjukdomar – den nuvarande situationen i Europa (Europeisk narkotikarapport 2025)

Personer som injicerar narkotika riskerar att smittas av infektioner genom att de delar injiceringsutrustning med andra. På den här sidan hittar du den senaste analysen av narkotikarelaterade infektionssjukdomar i Europa, inklusive nyckeluppgifter om infektioner med hiv och hepatit B- och C-virus.
Denna sida ingår i Europeisk narkotikarapport 2025, EUDA:s årliga översikt över narkotikasituationen i Europa.
Senast uppdaterad: 5 juni 2025
Infektionssjukdomar i samband med narkotikaanvändning fortsätter att vara en utmaning
Personer som injicerar narkotika löper stor risk att smittas av hepatit B- och C-virus (HBV och HCV) samt humant immunbristvirus (hiv) om de delar injiceringsutrustning med andra. Dessa infektioner kan orsaka kroniska sjukdomar som kan leda till allvarliga hälsorelaterade skador, inklusive dödsfall.
Luckor i skademinskningen och användning av centralstimulerande medel hindrar EU från att uppnå målen för hållbar utveckling när det gäller hiv
Nya hivanmälningar är en indikator på både nivån av virusöverföring och motsvarande nivå av de förebyggande insatser som krävs. Det totala antalet hivanmälningar i EU i samband med injektion av narkotika minskade till 980 under 2023 (1 088 under 2022), men anmälningsgraden på 2,18 per miljon invånare låg kvar på samma nivåer som före covid-19-pandemin (figur 10.1). Detta kan delvis bero på en återgång till tidigare tjänstenivåer. Den ökade rörligheten för personer som lever med en känd hivdiagnos i europeiska länder efter den fullskaliga ryska invasionen av Ukraina kan också ha bidragit. Dessa data måste tolkas med försiktighet, eftersom de inte nödvändigtvis tyder på en ökning av antalet nya infektioner. Inte heller behöver de nödvändigtvis ifrågasätta den långsiktiga minskningen av antalet hivanmälningar.
Metoder för minskning av skadeverkningarna betraktas nu som grundläggande för att minska överföringen av hiv bland personer som injicerar narkotika, särskilt tillhandahållande av steril injektionsutrustning, även i fängelser och genom apotek. Flera problem understryker dock nu behovet av förnyade insatser inom Europeiska unionen för att förbättra tjänsterna i syfte att motverka bördan av infektionssjukdomar och upprätthålla de vinster som gjorts mot överföring av hiv under tidigare år. Ett av dessa är den minskade tillgången till steril injektionsutrustning i vissa länder och den otillräckliga geografiska täckningen. Tillgängliga uppgifter visar att i två tredjedelar av EU:s medlemsstater ligger det årliga genomsnittliga antalet sterila sprutor som distribueras per person som injicerar narkotika fortfarande under WHO:s mål och har i vissa fall minskat (figur 10.2). Den geografiska täckningen (figur 10.3) för tillhandahållande av sterila sprutor är också fortsatt otillräcklig i flera länder, däribland Bulgarien, Kroatien, Cypern, Litauen, Ungern, Malta, Polen, Rumänien och Slovakien. I Bulgarien, där det fortfarande finns svårigheter med finansiering och upphandling av skademinskningsåtgärder, rapporterade narkotikabehandlingstjänsterna en markant ökning av andelen som testar positivt för hiv, ett mått på hivprevalens bland personer som injicerar narkotika, som nådde 16 % i huvudstaden Sofia 2023. Dessutom fortsätter det att noteras en ökad tillgång till olika centralstimulerande medel i Europa, som kokain, amfetamin, syntetiska katinoner och, i mindre utsträckning, metamfetamin. Injicering av centralstimulerande medel är förknippat med mer frekventa och skadliga mönster för injektionsbruk. Under det senaste årtiondet har Europa sett minst sju dokumenterade hivutbrott som kunde tillskrivas injicering av centralstimulerande medel (figur 10.4). I takt med att tillgången till centralstimulerande medel fortsätter att öka, ökar risken för ytterligare utbrott, vilket förvärrar de utmaningar för hivprevention som följer av Europas långvariga opioidproblem. Slutligen har Europas erfarenheter av hivutbrott i samband med injicering av centralstimulerande medel visat att det krävs relativt höga nivåer av skadereducerande tjänster för att förhindra och begränsa sådana utbrott. Konsekvensen av detta är att länder med otillräckliga tjänstenivåer – när det gäller storleken på deras uppskattade problem med injektionsbruk – fortsätter att vara mer utsatta för potentiella hivutbrott.
Vid sidan av att ha beredskap för utbrott är det fortfarande en utmaning inom Europeiska unionen att koppla samman alla som använder narkotika och som är hivpositiva med behandling. Uppskattningar från seroprevalensstudier som genomfördes mellan 2021 och 2023 visade att hivprevalensen bland personer som injicerar narkotika låg över 15 % i Estland, Grekland, Lettland, Litauen, Polen och Rumänien. WHO:s mål för kontinuerlig vård av personer som lever med hiv syftar till att 95 % av dem som lever med hiv ska testas, att 95 % av dessa ska få antiretroviral behandling och att 95 % av dessa ska uppnå virushämning senast 2030, i syfte att bidra till uppnåendet av målen för hållbar utveckling. Under 2023 rapporterade EU:s medlemsstater 186 anmälningar av aids i samband med injicering av narkotika (0,41 per miljon invånare), vilket tyder antingen på sen hivdiagnos, dålig tillgång till behandling eller bristande följsamhet hos vissa patienter, vilket bidrar till sjukdomar och dödsfall som kan förebyggas. Antalet anmälningar av aids i samband med injektionsbruk var högre än 1 per miljon invånare i Bulgarien, Grekland, Cypern, Lettland, Litauen och Rumänien, vilket tyder på stora brister i den kontinuerliga hivvården för denna viktiga grupp.
Minskning på stadsnivå av kronisk narkotikarelaterad HCV-infektion
I Europa har personer som injicerar droger också en hög belastning av kronisk virushepatit, och injicering av droger är fortfarande den vanligaste riskfaktorn för nya HCV-diagnoser. I en nyligen genomförd studie konstaterades att minst 36 % av den totala kroniska HCV-prevalensen i EU:s medlemsstater, Norge och Island är förknippad med injektionsbruk. Det finns också belägg för att skadebegränsningstjänster, som nål- och sprutprogram och behandling med opioidagonister, kan minska risken för spridning av HCV. Som tidigare påpekats varierar omfattningen av och tillgången till dessa insatser avsevärt mellan de europeiska länderna (figur 10.3). När man tar itu med de skador som är förknippade med HCV-infektion är det viktigt att identifiera personer som fortsätter att vara kroniskt infekterade: de riskerar att få levercirros och cancer, och kan överföra viruset till andra personer när de delar injektionsutrustning som har kommit i kontakt med deras blod. I många länder finns det dock hinder för testning och behandling av HCV, vilket kan leda till att många HCV-infektioner inte diagnostiseras och behandlas.
Tidstrender i förekomsten av viremisk eller aktiv HCV-infektion bland personer som injicerar narkotika är användbara för att övervaka effekterna av förebyggande åtgärder och behandling. EUDA övervakar framstegen genom sin elimineringsbarometer för virushepatit. Bland de länder som rapporterar till EUDA har Spanien, Sverige och Norge uppvisat betydande minskningar av den viremiska HCV-prevalensen över tid, mätt i HCV-RNA-seroprevalensstudier på stadsnivå bland personer som injicerar narkotika och använder skademinskningstjänster. I Stockholm minskade den från 64 % 2015 till 30 % 2021, och i Madrid minskade den från 41 % till 20 % mellan 2015 och 2022. Den största minskningen har noterats i Oslo, där den viremiska HCV-prevalensen minskade från 46 % 2015 till 7 % 2023, vilket innebär att WHO:s minskningsmål på 80 % har uppnåtts. I Luxemburgs huvudfängelse – en miljö där narkotikaanvändning är en vanlig källa till HCV-exponering – minskade prevalensen av HCV-RNA vid den inledande screeningen från 10 % 2015 till mindre än 5 % 2021. Dessa uppmuntrande tendenser rapporteras från städer där en decentraliserad och integrerad strategi för förebyggande, testning och behandling har genomförts för nyckelpopulationen av narkotikaanvändare. Städerna har anammat olika aspekter av denna strategi, vilken stöds i de gemensamma riktlinjerna från EUDA och ECDC (se nedan). Madrid ger till exempel ökad tillgång till skademinskning för klienter som deltar i uppsökande verksamhet och erbjuder gratis testning och anpassade remisser till vård när sjukhusbesök krävs. I Stockholm sker testning och behandling, i så stor utsträckning som möjligt, på samma plats. Luxemburg strävar efter att säkerställa att de som får sin diagnos när de är i fängelse slutför behandlingen och har kontakt med hälso- och sjukvården efter frigivningen. På det hela taget syftar den decentraliserade och integrerade strategin till att upprätthålla en hög täckning av åtgärder för förebyggande och skademinskning för att förhindra återinfektioner. Även om denna strategi kräver tillräckliga ekonomiska resurser anses den vara kostnadseffektiv på många sätt, eftersom den kan rädda liv och minska bördan för andra resurser på lång sikt.
Kluster av sexuellt överförbara infektioner belyser behovet av integrerad vård för personer som använder narkotika
På senare tid har ett kluster av syfilis, en sexuellt överförbar bakterieinfektion, upptäckts bland personer som använder narkotika i Luxemburg. Sammanlagt upptäcktes 23 fall mellan november 2023 och september 2024. Bland fallen fanns åtta kvinnor, varav några uppgav att de hade ägnat sig åt sex mot ersättning för att finansiera sin narkotikaanvändning och betraktades som marginaliserade och hade inte haft kontakt med reguljära hälso- och sjukvårdstjänster. Trots Luxemburgs generellt höga nivå av skademinskningstjänster belyser uppkomsten av detta infektionskluster och dess kopplingar till narkotikaanvändning sårbarheten hos marginaliserade grupper som kanske inte kommer i kontakt med tjänsterna. Det visar också att infektionsklustret kanske inte skulle ha upptäckts om det inte hade gjorts någon utredning av hivutbrottet. Detta ökar i sin tur risken för att det finns liknande, oupptäckta kluster.
I andra grupper kallas användningen av olagliga centralstimulerande medel och annan narkotika för att underlätta gruppsexträffar, ibland under längre tid, i en liten undergrupp av män som har sex med män, för kemsex. Den narkotika som förknippas med denna verksamhet är bland annat syntetiska centralstimulerande medel, depressiva medel och dissociativa medel, och både högriskanvändning av narkotika och riskfyllt sexuellt beteende kan sammanfalla, vilket gör detta till ett viktigt område för uppsökande verksamhet och skadebegränsning. Högriskanvändning av vissa av dessa narkotikatyper, bland annat genom injicering, gör att människor riskerar att smittas av infektionssjukdomar. Detta omfattar blodburna virus som hiv och HCV, men också andra sjukdomar som mpox, shigella och hepatit A, vars kluster upptäcktes bland män som har sex med män i flera EU-medlemsstater under 2023. Detta innebär också att användarna löper större risk för akut narkotikaförgiftning och andra hälsoproblem. Personer som använder narkotika på detta sätt uppträder ofta inte som klienter på narkotikabehandlingskliniker, utan kan vara i kontakt med andra tjänster, däribland tjänster för sexuell hälsa.
Om det är kliniskt lämpligt stöds tillhandahållandet av överkomlig och tillgänglig profylax före exponering för förebyggande av hiv för alla som behöver det, inklusive personer som använder narkotika, av riktlinjerna från EUDA och ECDC som en del av en kombination av förebyggande tjänster. Bevisen för en optimerad användning av profylax före exponering för personer som injicerar narkotika håller dock fortfarande på att byggas upp. Efter möjliga exponeringshändelser stöder riktlinjerna också tillgång till profylax efter exponering för hiv. Lågtröskeltjänster som syftar till att tillhandahålla profylax före och efter exponering kan ofta få svårt att finansiera behandlingarna, vilket kan vara en utmaning för de förebyggande insatserna när dessa behandlingar är kliniskt motiverade.
Att tillhandahålla effektiva åtgärder för att minska skadeverkningarna för personer som exponeras för dessa narkotikarelaterade riskfaktorer är fortfarande en utmaning, och det behövs skräddarsydda insatser. I Europa finansieras behandlingstjänster för drogproblem och sexuella hälsoproblem vanligtvis separat, har olika behörighetskriterier och återfinns sällan i samma lokaler. Detta gör det svårt att tillhandahålla integrerad vård för personer som utsätts för de dubbla riskerna med oskyddat sex och riskfylld narkotikaanvändning i samband med sexualiserad narkotikaanvändning.
Större investeringar behövs för att de europeiska narkotikatjänsterna ska uppnå WHO:s mål
EU:s beslutsfattare har åtagit sig att följa WHO:s globala strategier för hälso- och sjukvårdssektorn för att sätta stopp för aids och epidemier av virushepatit och sexuellt överförda infektioner senast 2030. För att uppnå dessa mål krävs dock fortfarande ökade investeringar i tjänster för att minska skadeverkningarna, testning och koppling till behandling, eftersom utbudet i många länder fortfarande är otillräckligt. Det krävs därför större insatser för att förhindra framtida utbrott och minska smittspridningen och därigenom minska sjukdomsbördan i samband med hiv, HCV, HBV och andra infektioner bland personer som injicerar narkotika.
Den gemensamma vägledningen från EUDA och ECDC om förebyggande och kontroll av infektionssjukdomar bland personer som injicerar droger stöder införandet av skräddarsydda samhällsbaserade tjänster för förebyggande åtgärder, testning och behandling. Detta inbegriper testning utanför formella hälso- och sjukvårdsmiljöer, till exempel inom uppsökande tjänster, och belyser hur ett mer integrerat tillvägagångssätt för testning och koppling till vård är en effektiv metod för att minska bestående hälsoojämlikhet. Strategier för att minska skadeverkningarna för alla, särskilt tillhandahållande av steril injiceringsutrustning, även i fängelser och via apotek, anses nu vara grundläggande för att minska spridningen av infektionssjukdomar bland personer som injicerar narkotika. Täckningen och tillgången till kostnadsfria nål- och sprutprogram är dock fortfarande otillräcklig i många länder, och endast 7 av de 25 länderna med tillgängliga uppgifter uppnår WHO:s mål för tillhandahållande av tjänster 2023 (figur 10.2). Beslutsfattarna måste fortfarande se till att säker finansiering av skadebegränsande tjänster i samarbete med personer som injicerar narkotika görs till en viktig folkhälsoprioritering.
Figur 10.3. Tillgången till nål- och sprutprogram i Europa på regional nivå, 2023 eller det senaste tillgängliga året
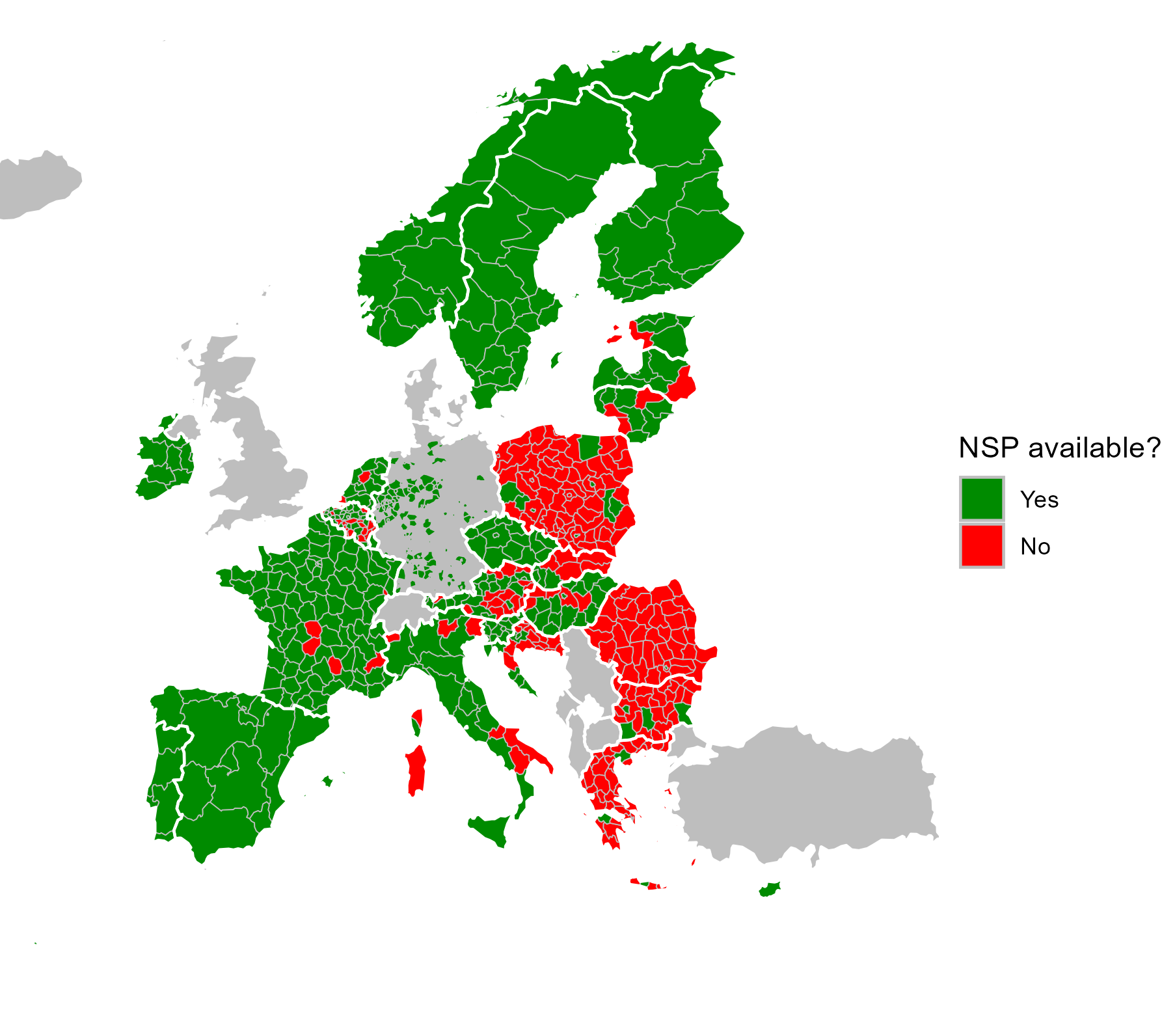
Uppgifterna är på Nuts-nivå 2 eller 3. För information om Nuts (gemensam nomenklatur för statistiska territoriella enheter), se Eurostats webbplats. Bristen på data på Nuts-nivåerna 2 eller 3 innebär inte att åtgärden inte är tillgänglig i ett land.
Viktiga data och trender
Hiv/aids
- Under 2023 minskade antalet nya hivanmälningar i samband med injektionsbruk i Europeiska unionen till 980 (2,18 per miljon invånare), jämfört med 1 088 under föregående år (figur 10.5).
- Irland, Grekland, Cypern, Lettland, Litauen och Luxemburg rapporterade en anmälningsgrad för hiv som kan tillskrivas injektionsbruk som är högre än 5 per miljon invånare.
- Nya hivfall i samband med injicering av narkotika stod för 5,6 % av alla nya anmälningar med känd smittväg under 2023. Samma år stod hivfallen i samband med injektionsbruk för över 10 % av de nya anmälningarna i Lettland (24 %), Litauen (19 %), Grekland (19 %), Österrike (14 %), Finland (12 %), Tyskland (11 %) och Norge (11 %).
- Under 2023 anmäldes 186 nya aidsdiagnoser relaterade till injicering av narkotika i Europeiska unionen, och anmälningsgraden var som högst i Bulgarien, Grekland, Cypern, Lettland, Litauen och Rumänien.
HCV och HBV
- Sex europeiska länder har nyligen gjort regionala prevalensuppskattningar av aktiv HCV-infektion bland personer som injicerar narkotika och har tillgång till skadebegränsande tjänster. Förekomsten av aktiv HCV-infektion som härrör från seroprevalensstudier varierade från strax under 7 % i Oslo (2023) till 56 % i Tallinn (2022). I Madrid (2022) observerades en mellanliggande nivå på 20 %, liksom i Budapest (2021) på 24 %, i Bayern (2022) på 27 % och i Stockholm (2021) på 30 %.
- Under 2023 fortsatte personer som injicerar narkotika att omfattas av kliniska eller ekonomiska restriktioner för att få tillgång till direktverkande antiviral HCV-behandling i fyra EU-medlemsstater.
- Uppskattningarna för HBV-infektion (mätt som förekomst av hepatit B-ytantigen), härledda från de senaste seroprevalensstudierna av personer som injicerar narkotika, var högst i Ungern (5,8 % 2021), Lettland (5,6 % 2022) och Rumänien (5,6 % 2023).
- År 2023 fanns det 20 EU-medlemsstater med en virushepatitpolicy som omfattade personer som injicerar droger. Samordnad testning och behandling av HCV, HBV och hiv inom ramen för skademinskning, narkotikabehandling och hälso- och sjukvård på fängelser är avgörande för att nå målen på alla behandlingsstadier för personer som injicerar droger.
Ytterligare detaljerad information finns i EUDA:s Drug-related infectious diseases: health and social responses.
Källdata
Fullständiga källdata för Europeisk narkotikarapport 2025, inklusive metadata och metodinformation, finns tillgängliga i vår datakatalog.
En del av dessa data, som används för att ta fram infografik, diagram och liknande element på denna sida, finns nedan.








